Home » Posts tagged 'OMS'
Tag Archives: OMS
Prevenzione, informazione e diagnosi precoce contro il Papilloma Virus. Intervista esclusiva alla Presidente di IncontraDonna Onlus Prof.ssa Adriana Bonifacino
L’infezione da HPV è un problema serio, interessa entrambi i sessi ma è nelle donne che provoca maggiori danni poiché causa il carcinoma della cervice uterina, primo tumore che l’Organizzazione Mondiale della Sanità ha riconosciuto come riconducibile ad un’infezione e costituisce uno degli obiettivi da sconfiggere entro il 2030. Il 4 marzo, in occasione dell’International Hpv Awareness Day, il Censis nel presentare la ricerca sulla percezione del rischio di tumore da Hpv nel nostro Paese, ha sottolineato che ogni anno in Italia si registrano oltre 3 mila casi di tumore causati dal Papillomavirus e solo nel 2020 ha provocato il decesso di oltre mille donne.

Women For Women Italy ha incontrato la Prof.ssa Adriana Bonifacino, Presidente di IncontraDonna Onlus, responsabile dell’Unità di Diagnosi e Terapia in Senologia presso l’Azienda Ospedaliero-Universitaria Sant’Andrea-Università Sapienza di Roma e docente della Facoltà di Medicina e Psicologia della Sapienza. A lei abbiamo chiesto quali sono gli strumenti per vincere la battaglia contro l’infezione da Papilloma virus e da malattie associate.
L’Hpv provoca il cancro fra le persone giovani e a quali lesioni si associa?

La vaccinazione per l’HPV (Papilloma Virus) e le infezioni ad esso associate e le 6 patologie oncologiche ad esso correlate, per femmine e maschi, sono un tema di grande attualità. Peraltro, le campagne di sensibilizzazione che si stanno svolgendo in tutto il mondo, e ora particolarmente in Europa, vorrebbero poter debellare completamente il Papilloma attraverso la vaccinazione. Pertanto, sono necessarie ancora opere di formazione e informazione dirette alla popolazione intera; i maggiori a dover essere informati sono i genitori degli 11-12enni. Molti di loro sono ancora fortemente resistenti ad una vaccinazione che riguarda patologie sessualmente trasmissibili, non rendendosi conto che una volta che il virus è passato, questo potrà rimanere silente per moltissimi anni per affacciarsi anche in età adulta. Certamente l’informazione deve raggiungere, in ogni caso, la popolazione intera perché molti sono gli avanzamenti e le scoperte di questi anni; possiamo dare maggiore protezione persino alle donne che hanno già avuto il carcinoma del collo dell’utero per abbattere il numero di possibili recidive della malattia. La problematica dei carcinomi legati all’HPV non è detto che sia una problematica dell’età giovane. Da adolescenti/giovani si fa il vaccino per non ammalarsi nell’arco della vita. Certamente, alcuni tumori del collo dell’utero si riscontrano anche in età giovane, ma più i bambini verranno vaccinati e meno avremo problemi di cancro da adulti. Nella pratica, più parliamo di salute e mettiamo in atto le buone pratiche validate anche dall’OMS (Organizzazione Mondiale della Sanità), e meno ci ammaleremo di cancro nel futuro. Peraltro, un tumore del collo della cervice (collo dell’utero) in giovane età, anche suscettibile di ottimi trattamenti terapeutici moderatamente invasivi, va sempre comunicato al ginecologo di fiducia, soprattutto se si è intenzionati ad intraprendere un percorso di gravidanza.
Qual è l’età preferibile per l’offerta attiva della vaccinazione anti-HPV?

L’età di vaccinazione è tra i 9 e gli 11/12 anni; è importante che sia scelta la fascia di età nella quale non si sono ancora avuti contatti sessuali (Attenzione! Parliamo infatti di contatto e non di rapporto: il condom, ad esempio, non protegge dall’HPV e i contatti tra superfici dove vi sono mucose più sensibili al virus sono molteplici sul nostro corpo!). In Italia la chiamata è a 11 anni da parte delle ASL, e chiaramente la vaccinazione è gratuita per femmine e maschi.
Scuola, famiglia e in generale l’Italia informa abbastanza sulle azioni da intraprendere a livello preventivo? Persistono ostacoli, tabù sociali/culturali che impediscono la prevenzione?
L’informazione non è mai sufficiente e deve necessariamente essere regolata da enti istituzionali, governativi, regionali e anche da associazioni, ma che siano in linea con quanto previsto dal SSN e dai diversi decreti Regione per Regione. L’offerta della vaccinazione in età pediatrica è ormai omogenea, uniforme su tutto il territorio nazionale; per quanto riguarda la vaccinazione in età adulta e in donne che abbiamo già avuto un carcinoma del collo dell’utero, esistono ancora delle difformità tra Regioni. Questo fenomeno al solito crea disparità e discriminazioni che, anche come associazioni di pazienti, vorremmo vedere abbattute quanto prima. E per questo esercitiamo una funzione di lobby nella sua accezione positiva di collaborazione e stimolo sulle istituzioni. La scuola è sicuramente un punto fermo per la divulgazione di messaggi corretti e per la sensibilizzazione al tema trattato. Ci sono Regioni (Abruzzo, Basilicata, e diverse altre) dove le classi intere, successivamente ad un processo formazione, vengono accompagnate presso la ASL territoriale per la vaccinazione dei bambini. Queste sono le buone pratiche che vorremmo vedere diffuse a tutto il territorio. Purtroppo, l’epoca del Covid ha ulteriormente aggravato il tasso di adesione alle vaccinazioni in Italia e anche per l’HPV la flessione non è poca cosa. Direi, anzi, che il dato è preoccupante se lo pensiamo proiettato alla potenzialità di malattia oncologica a distanza di anni. Anche il fatto che si tratti di un virus a trasmissione sessuale non fa che peggiorare il tipo di informazione che può raggiungere le famiglie. Soprattutto, ancora non è così percepita la necessità di vaccinazione dei maschi (che sono peraltro il cosiddetto serbatoio di HPV tutta la vita) e si fa fatica a pensare ai propri figli adolescenti a poter essere coinvolti da una malattia che preveda un contatto sessuale. Se non ci liberiamo di questi tabù e non pensiamo seriamente che stiamo portando a casa un vantaggio e un risultato per la loro salute futura, avremo una crescita esponenziale di casi di tumore legati a questo virus.
Infine, vorrei sottolineare la necessità del Pap Test e dell’HPV DNA test di proseguire secondo i modelli organizzativi regionali e di conseguenza territoriali.
Nella pratica, associare alla vaccinazione che rimane l’essenza fondamentale della prevenzione primaria per giungere ad un HPV zero (#stopHPV anche in Italia), alla prevenzione secondaria mediante test (Pap Test e HPV DNA test) che possano identificare precocemente l’eventuale presentarsi della patologia.

Adriana Bonifacino è responsabile dell’Unità di Diagnosi e Terapia in Senologia presso l’Azienda Ospedaliero-Universitaria Sant’Andrea – Università Sapienza di Roma e docente della Facoltà di Medicina e Psicologia della Sapienza. Ha insegnato in diverse università in Cina e Giappone. Dal 2008 è Presidente dell’associazione IncontraDonna, impegnata nella lotta contro il tumore del seno. Ha ideato la campagna nazionale di sensibilizzazione e prevenzione “Frecciarosa” in partnership con il Ministero della Salute, le Ferrovie dello Stato Italiane, AIOM e Farmindustria. Ha fatto parte del gruppo di lavoro del Ministero della Salute per la stesura delle linee guida dei Centri di Senologia e per le linee di indirizzo della Nutrizione in Oncologia. È stata delegata europea di Europa Donna. Nel 2011 le è stato assegnato il Premio Roma Capitale delle Donne.

IncontraDonna Onlus è un’associazione non profit rivolta alle donne e agli uomini che desiderano informarsi in modo corretto e conoscere adeguatamente una patologia di grande rilevanza sociale: il tumore del seno. Per conoscere meglio tutte le attività dell’associazione, in allegato maggiori indicazioni:
Cristina Montagni
Semaforo verde del Parlamento UE al certificato digitale COVID
Il Parlamento Europeo il 9 giugno ha approvato il certificato COVID digitale per facilitare gli spostamenti all’interno dell’Unione e contribuire alla ripresa economica. Il testo ora dovrà essere adottato dal Consiglio e pubblicato in Gazzetta Ufficiale, per l’applicazione immediata dal 1° luglio 2021.

Il certificato verrà rilasciato gratuitamente dalle autorità nazionali e sarà disponibile in formato digitale o cartaceo con un codice QR. Il documento attesterà che la persona è stata vaccinata contro il coronavirus o ha effettuato un test con esito negativo o che è guarita dall’infezione. Il sistema entrerà in vigore il 1° luglio 2021 e durerà 12 mesi. Il certificato però non costituirà una condizione preliminare per la libera circolazione e non sarà considerato un documento di viaggio. I Paesi dell’Unione sono incoraggiati a garantire che i test siano a prezzi accessibili e disponibili su larga scala. Inoltre – su richiesta del Parlamento – la Commissione si è impegnata a mettere a disposizione 100 milioni di euro per consentire agli Stati membri di acquistare test per il rilascio dei certificati digitali COVID dell’UE.
Vaccini
Tutti i Paesi dell’UE devono accettare i certificati di vaccinazione rilasciati dagli altri Stati membri per i vaccini autorizzati dall’Agenzia europea per i medicinali (EMA). Spetterà poi agli Stati membri decidere se accettare i certificati per i vaccini autorizzati secondo le procedure nazionali o per i vaccini elencati dall’Organizzazione Mondiale della Sanità (OMS) per l’uso d’emergenza.

A tale riguardo il presidente della commissione per le libertà civili Juan Fernando López Aguilar (S&D, ES) ha dichiarato: “Oggi il Parlamento ha dato il via al ripristino della libera circolazione mentre continuiamo a combattere questa pandemia. Il certificato COVID digitale dell’UE funzionerà dal 1° luglio e garantirà viaggi sicuri e coordinati quest’estate. Gli Stati dell’UE sono incoraggiati ad astenersi dall’imporre restrizioni, a meno che non siano strettamente necessarie e proporzionate, ed è rassicurante che alcuni stiano già rilasciando il certificato”
Cristina Montagni
Certificato COVID-19 UE per facilitare la libera circolazione senza discriminazioni
Il 29 aprile il Parlamento Europeo ha ufficializzato la proposta del certificato COVID-19 per la libera circolazione in Europa durante la pandemia. Il certificato EU COVID-19 sostituisce il precedente “certificato verde digitale” e avrà validità non più di 12 mesi.

@European Union 2021
Il certificato in forma digitale o cartacea attesterà se la persona è stata vaccinata contro il coronavirus o se ha effettuato di recente un test negativo o se è guarita dall’infezione. I certificati COVID-19 UE non potranno essere utilizzati come documento di viaggio, né potranno essere utilizzati per esercitare il diritto alla libera circolazione. Il Parlamento Europeo conferma che chi possiede il certificato non dovrà avere altre restrizioni di viaggio, come la quarantena, l’autoisolamento o test. E per evitare atti discriminatori contro chi non è vaccinato o non ha potuto effettuare il test per problemi economici, i paesi dell’Unione garantiranno test universali, accessibili, tempestivi e gratuiti.

@European Union 2021
Vaccini per tutti e a prezzi accessibili
I deputati del PE sottolineano che i vaccini COVID-19 devono essere prodotti su vasta scala, a prezzi accessibili e distribuiti a livello globale ma nello stesso tempo esprimono forti preoccupazioni per il ritardo nelle consegne causate dalle aziende che non rispettano i programmi di produzione.
Certificati UE conformi alle iniziative nazionali
I certificati UE devono essere armonizzati rispetto qualsiasi iniziativa istituita dagli stati membri. I paesi UE devono quindi accettare i certificati rilasciati da altri stati membri per le persone vaccinate con un vaccino autorizzato dall’Agenzia europea del farmaco (EMA) (attualmente Pfizer-BioNTech, Moderna, AstraZeneca e Janssen). Sarà loro discrezione decidere se accettare i certificati di vaccinazione rilasciati da altri stati ovvero quelli elencati dall’Organizzazione Mondiale della Sanità (OMS) in condizione di emergenza.
Salvaguardia dei dati personali
Per evitare frodi e falsificazioni dei certificati, il PE prevede che siano soggetti a monitoraggio e controllo continuo, così come sarà costantemente verificata l’autenticità dei sigilli elettronici inclusi nel documento. I dati personali inseriti nei certificati non dovranno essere conservati dagli stati membri di destinazione né dovranno essere inseriti in una banca dati centrale a livello UE per tutelare i diritti sulla protezione dei dati personali secondo l’attuale regolamento dell’Unione Europea.
Cristina Montagni
HPV BOARD il progetto presentato al CNEL per un futuro senza Papilloma Virus
Il virus HPV Papilloma Umano è responsabile di numerosi tumori, fra cui il tumore della cervice uterina, pene, ano, vagina, vulva, cavità orale – lingua, bocca, tonsille e orofaringe. Oggi con la prevenzione è possibile combattere l’insorgenza del Papilloma attraverso il vaccino per ragazze e ragazzi e con la diagnosi precoce. Tutta la comunità scientifica sta divulgando il messaggio per aumentare l’adesione e l’informazione da parte della popolazione.
Il 22 aprile a Roma si è svolta al CNEL (Consiglio Nazionale dell’Economia e del Lavoro) la presentazione del progetto “Hpv board: un futuro senza papilloma virus”, sostenuto da Francesco Riva, consigliere CNEL alla presenza di studiosi e numerose società scientifiche.
I dati raccolti dalla comunità scientifica mostrano che solo il 60% delle giovani donne esegue il Pap-test o HPV-DNA Test e aderisce a programmi di screening organizzati dalle diverse regioni. È poi pressoché inesistente l’informazione e la conoscenza dei tumori HPV correlati al distretto testa-collo e le visite periodiche per una diagnosi precoce in campo odontostomatologico e otorinolaringoiatrico. La letteratura a questo proposito restituisce dati poco confortanti, infatti, in Italia ogni anno vengono diagnosticati più di 6mila casi di tumori associati al Papilloma Virus e patologie HPV correlate con evidenti costi che pesano alla collettività per oltre 500 milioni di euro. Il dato sull’insorgenza delle patologie potrebbe essere sottostimato con il rischio di un ulteriore crescita dovuto al ritardo diagnostico e il calo delle immunizzazioni a causa della pandemia da COVID 19.
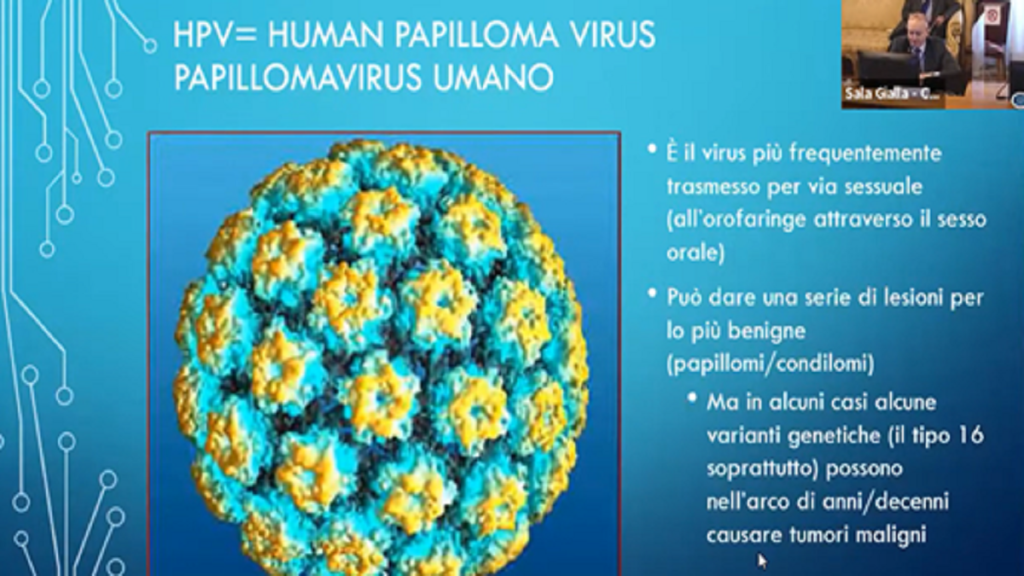
L’OMS (Organizzazione Mondiale della Sanità) ed ECCO (European Cancer Organisation) nel 2020 hanno invitato a sostenere azioni mirate per eliminare il cancro della cervice uterina e tutti gli altri HPV correlati entro il 2030. Gli scienziati avranno quindi il compito di sviluppare attività condivise in sinergia con altri specialisti per costruire una rete in grado di aumentare l’informazione tra la popolazione, diffondere in modo capillare controlli e test mirati e aumentare la collaborazione diagnostico-terapeutica fra gli specialisti.
HPV BOARD
“Il progetto ha un alto valore sociale ed economico” ha detto il presidente del Cnel Tiziano Treu “punta alla prevenzione della diffusione di patologie che hanno ripercussioni sul sistema Sanitario nazionale con costi elevati per la collettività e la pandemia da Covid ha fatto emergere l’importanza per il sistema Paese l’efficienza del sistema socio-sanitario”. “La campagna “HPV BOARD” nasce quindi per fornire strumenti rapidi nella pratica clinica della visita odontoiatrica o otorinolaringoiatrica. “Una rivoluzione che può contribuire a far scendere la curva delle diagnosi di tumori HPV correlati e in futuro cancellarli completamente” ha spiegato Francesco Riva.
Infine, Gaetano Paludetti, Presidente della Società italiana di otorinolaringoiatria ha ribadito che “l’approccio multidisciplinare è fondamentale per arrivare ad una diagnosi precoce per il trattamento di tutte le neoplasie maligne della testa e collo. Il quadro epidemiologico negli ultimi 20 anni è cambiato nei paesi occidentali per la diffusione del Papillomavirus generando un incremento dell’incidenza dei carcinomi dell’orofaringe. La consapevolezza dei pazienti e la vaccinazione saranno fondamentali per ridurre l’incidenza dei carcinomi HPV indotti e per trattarli nella maniera più appropriata”. “Il progetto” conclude Paludetti “darà la possibilità di alzare la soglia di attenzione per tutti cittadini e clinici”.
Cristina Montagni
OMS: nel mondo 303 mila donne muoiono durante la gravidanza e il parto
Ogni anno nel mondo muoiono per gravidanza e parto circa 303 mila donne, mentre 2,7 milioni di bambini muoiono nei primi 28 giorni di vita e 2,6 milioni nascono morti. La demografia ci insegna che tali morti nella maggior parte dei casi si sarebbero potuti evitare con cure di qualità e con l’intervento di medicina prenatale. Questa è la notizia scioccante che l’Organizzazione mondiale della sanità (Oms) scrive sul suo sito.
Quasi tutti i bambini nati morti e la metà di tutte le morti neonatali non sono registrate con un certificato di nascita o morte, quindi non sono mai state rilevate e analizzate nel sistema sanitario. Spesso i paesi non sono a conoscenza del numero reale dei decessi né delle cause che hanno provocato le morti, quindi non è possibile adottare provvedimenti efficaci e tempestivi per prevenire il fenomeno. I rapporti ufficiali sottostimano la reale portata della mortalità materna fino al 30% nel  mondo e del 70% in alcuni paesi. A questo scopo per rinnovare l’interesse al problema, l’Oms ha rilasciato 3 documenti come linee guida da seguire per tutti i paesi, allo scopo di quantificare e migliorare gli standard di qualità delle donne in gravidanza e durante il parto. Tre documenti per aiutare i paesi a migliorare la raccolta dei dati sulle morti materne e neonatali. Il primo intitolato “Who application of the International classification of disease-10 to deaths during the perinatal period, approfondisce sui sistema standard di classificazione, in modo ad esempio da collegare le condizioni della donna incinta, come diabete e ipertensione, alle morti durante il parto. Il secondo rapporto chiamato “Making every baby co
mondo e del 70% in alcuni paesi. A questo scopo per rinnovare l’interesse al problema, l’Oms ha rilasciato 3 documenti come linee guida da seguire per tutti i paesi, allo scopo di quantificare e migliorare gli standard di qualità delle donne in gravidanza e durante il parto. Tre documenti per aiutare i paesi a migliorare la raccolta dei dati sulle morti materne e neonatali. Il primo intitolato “Who application of the International classification of disease-10 to deaths during the perinatal period, approfondisce sui sistema standard di classificazione, in modo ad esempio da collegare le condizioni della donna incinta, come diabete e ipertensione, alle morti durante il parto. Il secondo rapporto chiamato “Making every baby co unt: audit and review of stillbirths and neonatal deaths è una guida su come analizzare le morti individuali, per implementare possibili soluzioni. Il terzo
unt: audit and review of stillbirths and neonatal deaths è una guida su come analizzare le morti individuali, per implementare possibili soluzioni. Il terzo  documento definito “Time to respond: a reporton the global implementation of maternal death surveillance and response è finalizzato a rinforzare i processi di revisione della mortalità materna in ospedali e cliniche.
documento definito “Time to respond: a reporton the global implementation of maternal death surveillance and response è finalizzato a rinforzare i processi di revisione della mortalità materna in ospedali e cliniche.







